糖尿病
院長から糖尿病についてのメッセージ
ただ、いきなりそう言われても分かりづらいかもしれません。そこで、これから順を追ってご説明します。
「最近、喉が渇きやすい」「トイレが近い」
「健診で血糖が高いと言われた」
「治療は続けているけれど、このままで大丈夫?」
そんな不安をお持ちでしたら、まずはご相談ください。
糖尿病はとても身近な病気ですが、初期は自覚症状が乏しいため気づかないうちに進行することがあります。
放置すると、高い血糖値により血管内に汚れがたまり、徐々に傷んでいきます。結果として全身の動脈硬化(血管の老化)を来します。視力の低下(糖尿病網膜症)・手足のしびれ(糖尿病神経障害)・腎機能の悪化(糖尿病腎症)に加え、心筋梗塞・脳卒中など命に関わる病気のリスクが高まります。
当院では、早期発見・早期治療に加え、生活スタイルや体質に合わせたオーダーメイドの治療で、合併症を予防しながら「続けられる血糖管理」を一緒に作っていきます。
糖尿病とは?あなたの血糖は大丈夫?
食事で取り入れた糖をエネルギーに変えるには、膵臓から出るインスリンが必要です。この働きが弱くなったり、量が足りなくなると、高血糖が続き糖尿病になります。
高血糖の状態が続くと、血液中の糖が血管の内側に影響を与え、少しずつ血管に負担がかかるようになります。
その結果、血管のしなやかさが失われ、「動脈硬化(血管の老化)」が進行しやすくなることが知られています。
初期には自覚症状がほとんどないことも多いため、早期に血糖の状態を把握し、適切な管理を行うことが大切です。

主なタイプ
- 2型糖尿病:日本の患者さんの大部分を占めます。体質(遺伝)に加え、肥満・運動不足などの生活習慣が関係します。
- 1型糖尿病:自己免疫などによりインスリンが出にくくなるタイプ。年齢を問わず発症します。
- 妊娠糖尿病・その他:薬剤や内分泌疾患などが原因となる場合もあります。
診断の目安(代表的な基準)
| 項目 | 基準の目安 | 採血条件・補足 |
|---|---|---|
| HbA1c | 6.5%以上 | 過去1〜2か月の平均血糖値を反映します |
| 空腹時血糖 | 126mg/dL以上 | 8時間以上の絶食後に測定 |
| 随時血糖 | 200mg/dL以上 | 典型症状(口渇・多飲・多尿・体重減少)を伴う場合は診断的 |
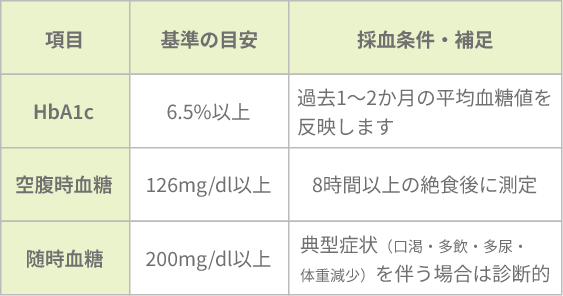
※実際の診断は、結果の再確認や他の検査所見を総合して行います。
健診で異常を指摘されたら、自己判断せず早めにご相談ください。
放置するとどうなる?合併症の怖さ
高血糖が続くと、全身の動脈硬化が徐々に進んでいきます。
血管は全身で繋がっているため、合併症も全身のさまざまな臓器(脳・心臓・腎臓・網膜・神経等)で起こります。
そして、動脈硬化は血管の老化現象である以上、治療しても元には戻りません。そのため、早期に治療を始めて、早いうちから血管の老化を抑えていくことが何より重要なのです。
細い血管(細小血管)の合併症
- 糖尿病網膜症:視力低下〜失明の原因に
- 糖尿病腎症:腎機能が低下し、進行すると人工透析が必要になることも
- 糖尿病神経障害:手足のしびれ・痛みなど
太い血管(大血管)の合併症
- 心筋梗塞・狭心症:胸の痛みや、心機能低下に伴う心不全に繋がります
- 脳梗塞・脳出血:微少な脳梗塞を繰り返すことで認知症に至ることもあります
- 末梢動脈疾患(閉塞性動脈硬化症):歩行時の足の痛み、冷感、潰瘍など
なぜ糖尿病になる?(2型糖尿病の主因)
体質(遺伝)に加え、以下のような生活習慣が重なると発症しやすくなります。 こうした習慣を整えることが、糖尿病の予防・改善の基本です。
- 肥満(内臓脂肪):インスリンの効きが悪くなり、血糖が上がりやすくなります。
- 運動不足:筋肉での糖利用が低下します。
- 食生活の乱れ:高カロリー・早食い・間食過多・夜遅い食事など。
しまだ内科・循環器クリニックの糖尿病治療
① 丁寧な問診と正確な診断
病歴・食事・運動・睡眠・服薬歴・家族歴などを丁寧に伺い、血糖・HbA1cに加えて腎機能・脂質・尿検査(アルブミン尿)などを確認します。
必要に応じて血圧脈波検査・頸動脈エコー・心電図を行い、動脈硬化や心機能も評価します。

② 個別化された治療計画(“続けられる”を最優先)
患者さんの生活リズムやお仕事、目標に合わせ、無理のない計画を一緒に作ります。
生活療法のポイント
- 食事:食事内容・食事量・間食・飲料の見直し
- 運動:ウォーキングなどの有酸素運動を中心に継続をサポート
- 体重管理:定期的な体重チェックと目標設定を行い、リバウンド防止を支援

③ 薬物療法(必要時)
生活療法で十分な改善が得られない場合や、合併症リスクが高い場合には薬物療法を行います。
効果・低血糖・体重・腎機能・併用薬などを考慮し、定期的に薬剤の調整を行います。
「薬はずっと?」「インスリンは怖い…」といった不安にも、わかりやすくご説明します。
また、注射療法(GLP-1受容体作動薬・インスリンなど)が必要なケースは、糖尿病専門医への紹介も検討しつつ、適宜専門科と連携して治療を進めます。
主な内服薬
メトホルミン、DPP-4阻害薬、SGLT2阻害薬、α-GI、SU薬、グリニド、チアゾリジン など
④ 合併症の予防と多職種連携
定期的な診察と検査(HbA1c、尿アルブミン、眼科受診など)を通じて、合併症の早期発見・早期対応を行います。
重篤な合併症が見つかった場合には、悪化する前に地域の中核病院と連携することで、適切な早期治療を図りつつ、救急処置を要するような事態の回避に努めます。

よくある初期症状・受診の目安
気になる症状や所見があれば、早めの受診をおすすめします。
- 口渇・多飲・多尿、だるくて疲れやすい、体重減少、視力のかすみ
- 健診で血糖やHbA1cの異常を指摘された
健康な未来のために、今日から
糖尿病の治療は、ご自身の健康・明るい未来への投資に他なりません。症状がなくても、健診の異常や不安があれば、まずはお気軽にご相談ください。
しまだ内科・循環器クリニックは、単に血糖を下げるだけでなく、患者さんが元気に・長く・安心して暮らせるよう、全身を診ながらサポートしてまいります。
アクセス・クリニック情報
ACCESS

- 所在地
- 〒338-0832
埼玉県さいたま市桜区西堀4-3-23
ヨークフーズ中浦和店 2F
048-714-5125
- 駐車場
- あり(168台)
- アクセス
(電車) - JR埼京線 中浦和駅より徒歩約14分
JR武蔵野線 西浦和駅より徒歩約17分
(バス)- ■ 浦和駅西口よりバス 3番乗場-浦11系統-中浦和駅・西堀経由 桜区役所行き約15分乗車 「浦和工業高校」バス停下車徒歩約1分
■ 中浦和駅よりバス 1番乗場-浦11系統-中浦和駅・西堀経由 桜区役所行き約4分乗車 「浦和工業高校」バス停下車徒歩約1分
※バスの所要時間は道路事情により変化する場合がございます

